ZWANGERSCHAP
ZWANGERSCHAP
Zwangerschapsverloop
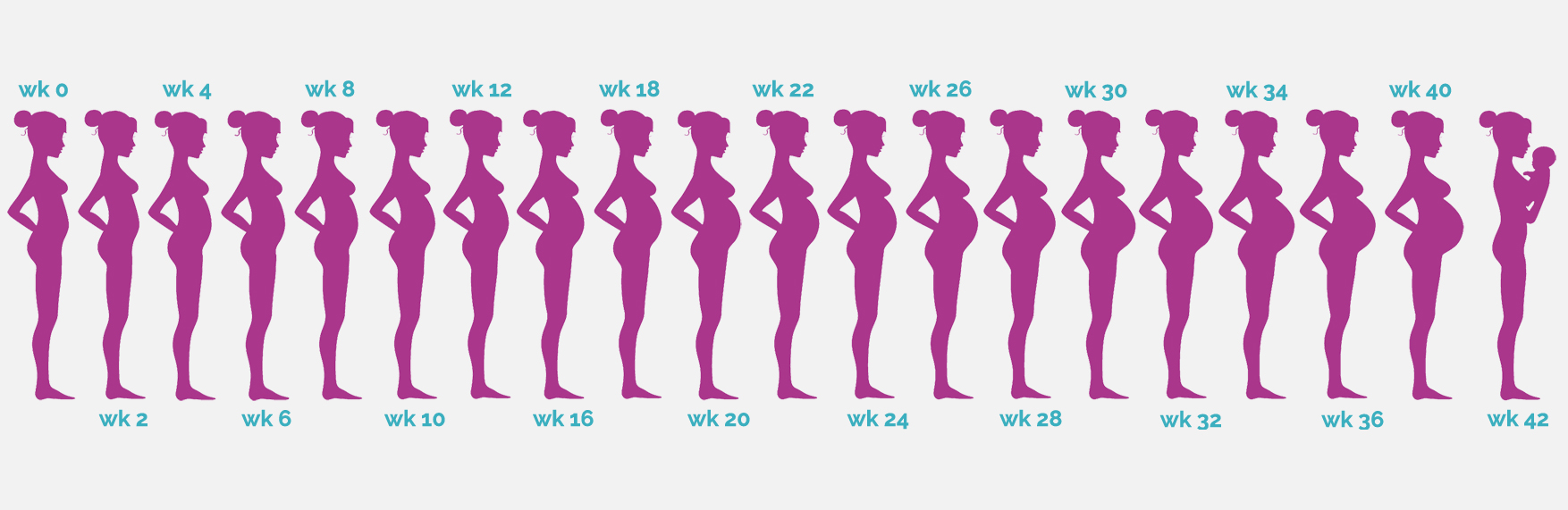
De onderstaande afbeelding is interactief en geeft beknopte informatie over het zwangerschapsverloop.
Klik op elk van de figuren voor beknopte info over die specifieke week.
Verderop deze pagina lees je in grote lijnen over het verloop van een gemiddelde zwangerschap.
Klik op elk van de figuren voor beknopte info over die specifieke week.
Week 0
- Eerste Dag Laatste Menstruatie: als je plant om zwanger te worden dan is het handig om een beetje bij te houden hoe je menstruatiecyclus verloopt.
- Start met foliumzuur zodra je stopt met anticonceptie vanwege kinderwens.
- Je kunt bij ons ook op kinderwens consult komen
Week 2
- Bevruchting. Bij vrouwen met een cyclus van 28 dagen, vindt de eisprong vaak plaats rond dag 14. Je bent dan dus vruchtbaar.
- In geval van een kinderwens raden we aan om te matigen of stoppen met alcohol en te stoppen met roken.
Week 4
- Zwangerschapstest positief?
- Tijd om de verloskundige te bellen of ons contactformulier in te vullen 🙂
- Als je nog niet was begonnen, dan zeker nu starten met foliumzuur
Week 6
- Mogelijke moeheid, misselijkheid en lichte krampjes in de onderbuik
- Sta rustig op ná een licht ontbijt op bed. Probeer overdag iedere 2 uur iets voedzaams te eten. Eet ook voor het slapen gaan nog iets.
- Bij het voedingscentrum vind je betrouwbare adviezen over voeding tijdens de zwangerschap
Week 8
- Intake gesprek bij ons op de praktijk
- Indien gewenst een counseling gesprek over prenatale screening. Meer info lees je verderop deze pagina, bij 'prenataal onderzoek'.
- Neem je identiteitsbewijs en verzekeringspasje mee
- Als je vragen of zorgen hebt, schrijf ze op en neem ze voor ons mee
Week 10
- Termijnecho bij ons op de praktijk
- We zoeken naar het hartje en meten het kindje op
- Uitgerekende datum wordt bekend
- Regel je kraamzorg op tijd!
Week 12
- 2e Controle bij ons op de praktijk. We luisteren naar de harttonen en bespreken oa je bloeduitslagen
- Eventueel uitvoeren van prenatale screening middels NIPT en/of 13 weken echo
Week 16
- Misselijkheid en vermoeidheid zijn nu vaak voorbij
- Mogelijk merk je al dat je kleding wat strakker gaat zitten
- Inplannen van de 20 weken echo indien gewenst
Week 18
- Misschien voel je al wat eerste kriebeltjes in je buik van het bewegende kindje?
- Rond deze termijn kan je bandenpijn gaan ervaren.
Week 20
- De 20 weken echo (SEO) vindt plaats. Jullie kindje wordt gescreend op eventueel aanwezige structurele afwijkingen
- Bij bijzonderheden verwijzen we je door naar Isala voor een GUO
Week 22
- Je zwangere buikje is nu meestal wel zichtbaar voor de buitenwereld
- Je voelt het kindje steeds wat duidelijker bewegen
- Misschien maak je al een begin aan je babyuitzet en babykamer
- Vanaf nu kun je de 22 weken prik halen bij het consultatiebureau.
Week 24
- Je ontvang een uitnodiging voor onze voorlichtingsbijeenkomst over de bevalling en kijk eens naar het cursusaanbod in onze regio
- Als jullie ongehuwd zijn dan moet nu de erkenning geregeld zijn
Week 26
- Vanaf dit moment verwachten we dat jullie kindje in wording elke dag meerdere keren voelt schoppen of draaien.
- Is de baby erg rustig, ga dan eens eens minimaal een uur op de linker zij liggen en turf eens elke beweging die je dan voelt. Bij ongerustheid moet je ons bellen.
Week 28
- Een groot deel van de zwangere vrouwen ervaren in meer of mindere mate bekkenklachten. Fysiotherapie kan klachten verlichten of je helpen ermee om te gaan.
- We lichten je voor over klachten die je kan ontwikkelen bij zwangerschapsvergiftiging, zodat we dit op tijd kunnen opsporen.
Week 30
- Welke voeding ga je geven aan de baby?
- Borstvoeding is het meest gezond voor moeder en kind
- Bereid je voor door een cursus te volgen
- Soms vindt er een extra groei echo plaats op indicatie
Week 32
- Mooi moment om samen over jullie geboorteplan te spreken
- Onze voorlichtingsbijeenkomst over de baring al gevolgd?
- Vermoeidheid, vocht vasthouden en harde buiken zijn klachten die nu wat meer zullen voorkomen
Week 34
- Voor de meeste vrouwen is het zwangerschapsverlof nu begonnen
- Werk op je gemak je to-do-lijstje af
- Neem je rust en bereid je voor op de komst van jullie kleine
- Misschien begint de foetus al wat in te dalen. Hier kun je wat lichte weeën van hebben
Week 36
- Liggingsecho bij ons op de praktijk
- Gesprek over de bevalling. Wanneer bellen jullie ons?
- Heeft de kraamzorg de intake al gedaan?
Week 40
- De uitgerekende datum!
- De meeste kindjes worden geboren tussen de 40 en 42 weken
- Probeer niet te gaan zitten wachten. Zoek lekker nog wat afleiding.
Zwangerschap
Er is nieuw leven op komst. Zeker bij een eerste kindje roept dit vaak veel vragen op. Maar bij elke volgende zwangerschap zijn ook weer ‘eerste keren’. Voor medische controles, psychosociale begeleiding en al je vragen ben je bij ons als verloskundigen aan het juiste adres. Wij lopen deze 9 maanden met jullie mee en streven ernaar dat je met een goed gevoel op je zwangerschap kunt terugkijken.
Controle
De eerste zwangerschapscontrole bij ons op de praktijk zal ongeveer een week voor de termijnecho plaatsvinden. We plannen deze afspraak al tijdens je telefonische aanmelding. Voor dit eerste consult trekken wij 40 min uit. Het is namelijk belangrijk dat je hierna een goede indruk hebt van wat je van ons kan verwachten en natuurlijk dat je al je vragen gesteld hebt als je weer naar huis gaat.
 Bovendien hebben wij ook veel vragen en informatie voor jou en daar nemen we graag de tijd voor. De vragen die we je zullen stellen tijdens deze eerste zwangerschapscontrole gaan o.a over jouw gezondheid en die van je partner. Ook naar de gezondheid van jullie eerste- en tweedegraads familieleden wordt gevraagd. Het verloop van eventuele eerdere zwangerschappen is van belang om te bespreken.
Bovendien hebben wij ook veel vragen en informatie voor jou en daar nemen we graag de tijd voor. De vragen die we je zullen stellen tijdens deze eerste zwangerschapscontrole gaan o.a over jouw gezondheid en die van je partner. Ook naar de gezondheid van jullie eerste- en tweedegraads familieleden wordt gevraagd. Het verloop van eventuele eerdere zwangerschappen is van belang om te bespreken.
We vragen naar je verwachtingen van het zwanger zijn en je wensen met betrekking tot de verloskundige zorg die we je geven. Houd er alsjeblieft rekening mee dat we, gezien de vroege termijn, tijdens deze eerste controle waarschijnlijk geen harttonen zullen luisteren.
Je krijgt informatiemateriaal van ons mee om je thuis verder in te lezen en een formulier voor het laboratorium voor een bloedafname.
Namelijk alle zwangere vrouwen in Nederland worden bij voorkeur in de eerste 3 maanden getest op de volgende ziekten: bloedarmoede, suikerziekte, hepatitis B, syfilis, HIV en rubella antistoffen (rode hond). Bovendien worden je bloedgroep en resusfactor bepaald. De uitslag van dit onderzoek komt bij ons terecht. Bij bijzonderheden bellen we je natuurlijk direct op. Hoor je niks dan is het in orde en bespreken we de uitslag tijdens de volgende controle.
Indien gewenst plannen we rond 11 weken zwangerschap een counseling gesprek om je informatie te geven over prenatale screening. Meer informatie mbt prenatale screening? Sluit deze tekst en klik op de knop ‘Prenatale Screening’.
De vervolg controles duren 15-20 minuten.
We controleren dan het volgende:
- Bloeddruk
- Groei van de baarmoeder en kind
- Ligging van je kind (vanaf +/- 28 weken)
- Indaling van het voorliggend deel (vanaf 34 weken)
- Bloedarmoede en/of suikerspiegel op indicatie.
Verder is er natuurlijk ruimte voor vragen. Eventuele lichamelijke klachten kan je met ons bespreken. Wij vragen deze dan uit om te bepalen of en sprake is van een gangbare, onschuldige klacht of dat er een onderliggend probleem is.

In beide gevallen geven we je advies en soms verwijzen we je door naar je huisarts of een gynaecoloog. In het begin kom je om de 4 weken op zwangerschapscontrole. Vanaf 26 weken wordt de frequentie langzaam opgevoerd. De laatste weken van de zwangerschap kom je iedere week op controle. Gedurende de zwangerschap zul je ongeveer 10-12 keer op het spreekuur komen. Het staat je vrij om 2 familieleden per keer mee te nemen, zoals je partner of een enthousiaste aanstaande oma of je beste vriendin.
Wil je elke week op de hoogte worden gehouden van wat er zich allemaal in je lichaam afspeelt? Naast de informatie op deze website kun je ook een account aanmaken op het Zwangeren Portaal. De uitnodiging hiervoor heb je al per email ontvangen. Let op! Je mailadres en telefoonnummer wat je voor het portaal gebruikt moeten gelijk zijn aan de gegevens die wij van jou ontvingen. Dus bijv. niet mailadres of telefoonnummer van je partner hiervoor gebruiken.
Wil jouw partner meer informatie over wat er wekelijks veranderd aan jouw zwangere lichaam, dan kan hij/zij dit vinden op: https://www.zwangerenportaal.nl/partnerkalender
Het volgende is nog belangrijk om te weten. In Nederland melden alle gezonde vrouwen die zwanger zijn zich aan bij de verloskundige. Zij maakt onderscheid tussen zwangeren met een verhoogd risico op complicaties en zwangeren zonder verhoogd risico op complicaties.
Dit geldt zowel voor de zwangerschap als voor de bevalling. Alle vrouwen zonder verhoogd risico blijven bij de verloskundige onder controle en bevallen ook onder haar supervisie. Vrouwen met een verhoogd risico worden door de verloskundige verwezen naar de gynaecoloog .
Tijdens de zwangerschap, bevalling en kraamtijd blijft de verloskundige oplettend op complicaties die zich kunnen voordoen. Om die reden kan zich op elk moment in de zwangerschap, tijdens de bevalling, of in het kraambed een situatie voordoen waarbij de verloskundige overlegt met de gynaecoloog of de zorg aan hem of haar overdraagt.
Je kunt hierbij denken aan een te hoge bloeddruk, een verminderde groei van de baby, of een bevalling die te lang duurt.
Als dit gebeurt dan kan dat een teleurstelling voor je zijn. We bouwen al die maanden een band op en op het laatst wordt je toch over gedragen aan een andere zorgverlener. We proberen om deze overdracht zo vlekkeloos mogelijk te laten verlopen voor jou.
Dit doen we door je uit te leggen wat je kan verwachten. We dragen je dossier schriftelijk en ook mondeling over aan de gynaecoloog, zodat er geen hiaten in informatie zijn. Bij overdracht tijdens de baring begeleiden we je tot in het ziekenhuis. Ook na de overdracht houden we contact en kunnen we je vraagbaak zijn.
Prenataal onderzoek
Wat houdt het prenatale screening in? Hieronder vallen onderzoeken naar afwijkingen bij de foetus in een laagrisico populatie. Er zijn diverse mogelijkheden. Grofweg zijn deze onderzoeken op te splitsen in screening in het 1ste trimester en screening rond 20 weken zwangerschap.
Screening in het 1ste trimester is er op gericht om de kans te berekenen dat de foetus downsyndroom (trisomie 21), edwardsyndroom (trisomie 18) of patausyndroom (trisomie 13) heeft. Alle 3 de syndromen gaan gepaard met een verstandelijke beperking, regelmatig in combinatie met ernstige lichamelijke afwijkingen. Deze screening vindt plaats middels de NIPT.
Ook is sinds 1 september 2021 de 13-weken echo toegevoegd aan screening in het 1ste trimester. Dit is een screening naar lichamelijke afwijkingen bij de foetus met behulp van echoscopie.
Screening rond de 20 weken zwangerschap is er met name op gericht om lichamelijke afwijkingen bij de baby op te sporen middels uitgebreid (of geavanceerd) echo onderzoek.
Hieronder lees je verdere uitleg over de screeningsmethoden en linkjes naar websites waarop nog meer informatie is te vinden.
NIPT
NIPT staat voor Niet Invasieve Prenatale Test. Het bestaat uit een bloedafname bij de moeder. In het bloed van moeder bevinden zich stukjes chromosoom (erfelijk materiaal) van de placenta. Deze chromosomen komen in de meeste gevallen overeen met de chromosomen van de foetus. Als er afwijkingen aanwezig zijn in de chromosomen dan kan dit in sommige gevallen worden opgespoord met de NIPT. De NIPT is met name betrouwbaar voor het opsporen van Downsyndroom (chromosoom 21), Edwardssyndroom (chromosoom 18) en Patausyndroom (chromosoom 13). De NIPT kan vanaf 10 weken zwangerschap worden verricht en is kosteloos.
Als je overweegt om een prenatale screeningstest te doen dan plannen we een apart counseling gesprek met jou en je partner om je goed te informeren. Zodat je tot een weloverwogen keuze komt. Voor uitgebreide informatie en een keuzehulp kun je kijken op de website van het RIVM: https://www.pns.nl
13-weken echo
Met de 13-weken echo kun je laten onderzoeken of je kind een lichamelijke afwijking heeft. Een lichamelijke afwijking betekent dat een deel van het lichaam van het kind er anders uitziet dan normaal.
De 13-weken echo lijkt veel op de 20-weken echo. Bij beide onderzoeken bekijkt een echoscopist met een echo-apparaat of uw kind lichamelijke afwijkingen heeft. In een counseling gesprek met ons kunnen wij je vertellen wat behalve de termijn van de zwangerschap, de verschillen zijn tussen de onderzoeken.
De 13-weken echo is net als de NIPT een wetenschappelijk onderzoek. Als je kiest voor dit onderzoek, ga je automatisch akkoord met deelname aan wetenschappelijk onderzoek. Je kunt de 13 weken echo door onze echoscopiste Rony laten uitvoeren van 12+3 tot en met 14+3 weken zwangerschap
20-weken echo
De verenigingen van gynaecologen, verloskundigen en huisartsen hebben vastgesteld dat een routine echoscopisch onderzoek in de 20ste week van de zwangerschap wenselijk is. Deze echo is opgenomen in het basispakket van elke zorgverzekering. Tijdens dit echo-onderzoek wordt gelet op:
- de grootte van de foetus
- locatie van de placenta
- congenitale afwijkingen zoals een open rug, hartafwijking, afwijkingen aan andere organen

Als ouders kiezen voor echo-onderzoek hopen zij natuurlijk dat alles er prima uit ziet. Ouders realiseren zich soms niet, of onvoldoende, dat een echo ook onplezierige, onverwachte bevindingen kan opleveren. In een enkel geval zal de echoscopist vaststellen dat de foetus ernstige afwijkingen heeft. Je komt als ouder dan voor moeilijke keuzes te staan.
Er kan ook een behandelbare afwijking worden gevonden en doordat dit dan al vooraf bekend is, kan er rekening gehouden worden met de plaats van de bevalling en behandelingsopties na de geboorte. Het maken van een uitgebreide echo is voor zover bekend niet schadelijk voor de gezondheid van je baby.
Wel is het belangrijk dat je je bewust bent van het volgende:
- je krijgt ook na de echo nooit zekerheid op een gaaf en gezond kind
- een ongunstige uitslag heeft gevolgen voor de beleving van de zwangerschap;
- bij ernstige afwijkingen kom je voor de keuze te staan om de zwangerschap wel of niet uit te dragen
- niet altijd kan een uitspraak worden gedaan over de ernst van een afwijking; dit kan uiteindelijk mee of tegenvallen.
Als je van deze echo gebruik wil maken, bedenk dan goed dat het geen pretecho is. Als het je alleen om geslachtsbepaling gaat of plaatjes voor in het fotoboek, dan kan je beter voor een pretecho kiezen. Een pretecho wordt niet vergoed.
Mocht je gebruik willen maken van de 20-weken echo dan kan je die door onze echoscopiste Rony laten verrichten.
Voor informatie ter voorbereiding op het counseling gesprek in onze praktijk kun je naar de betreffende pagina van het RIVM over prenatale screeningen: https://www.pns.nl/prenatale-screeningen
Prenatale diagnostiek
Hiermee bedoelen we een vlokkentest of vruchtwaterpunctie. Wie kunnen hiervan gebruik maken?
- Vrouwen waarbij in de naaste familie chromosoomafwijkingen voorkomen (bijvoorbeeld een eerder kind met syndroom van Down)
- Vrouwen, indien uit screeningonderzoek blijkt dat er een verhoogd risico op chromosomale afwijkingen bestaat
Bij deze onderzoeken wordt weefsel van de placenta (vlokkentest) of wat vruchtwater (vruchtwaterpunctie) uit de baarmoeder gehaald. Aan deze cellen kan gezien worden of je kind Downsyndroom of een andere chromosoomafwijking heeft. Er is er een kans op miskraam na deze ingreep. Deze kans is ongeveer 0,5% (1:150).
De vlokkentest kan worden verricht tussen 11-13 weken zwangerschap en de vruchtwaterpunctie vanaf 14 weken zwangerschap. Beide onderzoeken worden gedaan in een academisch ziekenhuis. Mocht je vooraf al een indicatie hebben voor prenatale diagnostiek, dan verwijzen we je naar een centrum voor prenatale diagnostiek voor een counseling gesprek.
Adviezen
Voordat we je de belangrijkste adviezen geven, hebben we eerst een verzoek aan je. Sta er even bij stil om mee te doen aan “Moeders voor moeders”. Deze organisatie zamelt urine in van zwangere vrouwen tijdens de eerste 4 maanden van hun zwangerschap. In deze urine zit namelijk het zwangerschapshormoon hCG. Dit hormoon kan gebruikt worden om medicatie te maken voor vrouwen met vruchtbaarheidsproblemen, zodat hun grote wens ook in vervulling kan gaan. Je kan van de 6e tot en met de 16e week van je zwangerschap urine doneren. De uiterste week dat je hiermee kunt starten is de 11e week. Wacht dus alsjeblieft niet te lang met je aanmelden. Alvast ook namens ons bedankt voor je donatie.
Voeding
Als je zwanger bent hoef je niet te eten voor twee. Het is echter wel belangrijk dat je gevarieerd eet en vooral zeer regelmatig. Je bent misschien gewend om drie maaltijden per dag te eten. In de zwangerschap zijn de pauzes tussen de maaltijden op deze manier vaak te lang. Hierdoor kan je misselijk worden of erg moe en duizelig. Probeer dan ook om in plaats van 3 grote maaltijden, 6 keer per dag een kleinere portie te eten. Zorg ook dat je altijd iets te eten bij je hebt voor onderweg.
Zoals je misschien wel weet moet je met sommige voedingsmiddelen voorzichtig zijn tijdens de zwangerschap. Er zijn ook heel veel fabels hierover te vinden op het internet. Echter voor de juiste adviezen (ook tegen misselijkheid, brandend maagzuur en stoelgang problemen) download je het gratis E-Book Zwanger-en-Voeding over gezonde en verantwoorde voeding tijdens de zwangerschap. Dit ebook is mogelijk gemaakt door samenwerking met voormalig voedingsdeskundige Esmee.
Nog een laatste belangrijke tip: denk eraan dat je foliumzuur gebruikt voorafgaand aan de zwangerschap tot en met de 10e week van de zwangerschap.
Roken, alcohol en drugsgebruik
Roken vernauwt de bloedvaten. Hierdoor krijgt de baby minder voeding dan hij nodig heeft. Hij kan daardoor achterblijven in groei. Daarnaast is het zo dat de kwaliteit van de vaten in de placenta minder goed is, waardoor er een grotere kans bestaat op problemen met de placenta.
Ook heeft een kind waarvan de moeder in de zwangerschap (mee)rookt een grotere kans om plotseling in de baarmoeder te overlijden en een grotere kans om te overlijden aan wiegendood. Daarnaast is pas ontdekt dat roken bepaalde skeletafwijkingen en afwijkingen aan de urinewegen bij het kind kan veroorzaken.
Zoals gezegd is het goed om al voor je zwangerschap te stoppen met roken. Misschien is dit nog niet gelukt of heb je daar toen nog niet bij stil gestaan. Tijdens de eerste zwangerschapscontrole vragen we naar je rookgedrag en naar eventueel bereidheid om te stoppen met roken. Wij kunnen je hierbij namelijk helpen.
Dit doen we met behulp van de V-MIS: Verloskundige-Minimale Interventie Strategie
Alcohol komt via de placenta bij de baby. Uit onderzoek blijkt dat dit nadelige effecten heeft op de hersenontwikkeling van het ongeboren kind. Precieze toegestane hoeveelheden zijn niet te geven, daarom wordt aangeraden om helemaal geen alcohol te nuttigen tijdens de zwangerschap. Tijdens de eerste zwangerschapscontrole vragen we naar alcoholgebruik voor en tijdens de zwangerschap.
Drugs zijn schadelijk voor je ongeboren kind. Van marihuana gebruik tijdens de zwangerschap is bijvoorbeeld bekend dat het nadelige invloed heeft op de groei van de hoofdomtrek. Ook hebben baby’s die in de baarmoeder zijn blootgesteld aan marihuana vaak een lager geboorte gewicht.
Van harddrugs gebruik tijdens de zwangerschap weten we dat het tot aangeboren afwijkingen kan leiden.
Tijdens de eerste zwangerschapscontrole vragen we naar druggebruik voor en tijdens de zwangerschap. De reden hiervoor is om in te kunnen schatten of het nodig is om de groei van de baby extra in de gaten te houden. Bovendien kunnen we zorgen voor de juiste begeleiding als je het moeilijk vindt om met drugs te stoppen. Zwangeren die tijdens de zwangerschap drugs blijven gebruiken, worden tijdens hun zwangerschap begeleid door een gynaecoloog in verband met het verhoogde risico op complicaties.
Medicijnen
Gebruik in principe geen medicijnen zonder overleg. Wanneer het gebruik van medicijnen toch nodig is bijvoorbeeld door een chronische aandoening meldt dit dan aan je verloskundige. We kunnen dan overleggen met je behandelend arts over het middel en de dosering om het voor jou en de baby zo veilig mogelijk te houden.
Ook over vitaminepreparaten en homeopathische geneesmiddelen die niet speciaal voor zwangeren zijn graag even overleggen met ons. Gewone vitaminepreparaten bevatten teveel vitamine A, als je vitaminen wilt gebruiken, neem dan altijd een preparaat speciaal geschikt voor de zwangerschap.
Voor overige adviezen met betrekking tot leefstijl, sporten enz krijg je van ons tijdens het eerste consult een folder mee en met je vragen kan je natuurlijk bij ons terecht.
Kraamzorg
Voor de week na je bevalling adviseren we om kraamzorg te regelen. Het is handig om dit rond de 10e week van de zwangerschap geregeld te hebben. Zo kun je meestal nog terecht bij het kraamzorgbureau waar je voorkeur naar uit gaat. Heb je geen voorkeur dan kan je de kraamzorg ook door je verzekering laten regelen. Je krijgt dan vanzelf bericht waar je bent aangemeld.

De kraamzorgorganisatie zal meestal rond de 7e maand contact met je opnemen om het aantal uren waarvoor je in aanmerking komt te indiceren en je eigen wensen te bespreken. In het basispakket van de verzekering zitten 49 uur kraamzorg. Daar zit echter wel een eigen bijdrage bij per uur, tenzij je aanvullend verzekerd bent.
Méér informatie over wat je kunt verwachten van kraamzorg en waar je dit kunt regelen, vind je elders op deze website: https://www.de9maanden.nl/zorgaanbod/kraamtijd/
Vergeet ook niet om je kraampakket aan te vragen bij jouw zorgverzekering.
Zwangerschapscursus
Het kan prettig zijn om je voor te bereiden op de bevalling en het ouderschap door een cursus te volgen in de zwangerschap. Op dit gebied zijn vele mogelijkheden, dus er zit vast wel een cursus bij die bij jouw wensen aansluit.
Vraag je bij je oriëntatie op het cursusaanbod het volgende af:
Wat wil ik leren?
Volg ik de cursus alleen of (gedeeltelijk) samen met mijn partner?
Hoeveel tijd en geld heb ik ervoor over?
Hier vind je het cursusaanbod in onze regio: https://www.de9maanden.nl/zorgaanbod/cursus-en-voorlichting/
Erkennen
Het kind van een ongehuwde moeder kan door een man of vrouw als zijn/haar kind worden erkend als beiden dat willen. Door deze erkenning ontstaat een juridische band tussen de erkenner en het kind met als gevolg dat de erkenner dezelfde rechten en plichten kan hebben als de moeder. Het kind kan zowel voor als na de geboorte worden erkend. Voor de geboorte is handiger, omdat je anders als moeder binnen 3 dagen na de bevalling, bij het aangeven van je kind aanwezig moet zijn.
Voor de geboorte: de moeder gaat met de erkenner naar de burgerlijke stand. Er wordt een zogenaamde Acte van Erkenning opgemaakt die wordt ondertekend door de moeder, de erkenner en de ambtenaar. Het is handig om een kopie van de acte mee te nemen bij het aangeven van je kind. Daarnaast is het ook verstandig om de voogdij te regelen. Dit moet gebeuren bij de rechtbank nadat je kind is aangegeven bij de burgerlijke stand.
Verzekering
De kosten voor medische zorg tijdens zwangerschap en geboorte worden vergoed door de basis verzekering en vallen niet onder het eigen risico. Van de verloskundige en/of gynaecoloog vind je achteraf dus geen rekening op de deurmat.
Wel onder het eigen risico vallen sommige bloed en urine onderzoeken die we tijdens de zwangerschap laten verrichten. Houd dus rekening met het feit dat tijdens het jaar van je zwangerschap, je eigen risico wel (op)gebruikt wordt.
Niet onder de basis verzekering vallen: bevalling in het ziekenhuis/geboortehuis zonder medische indicatie en kraamzorg. Hiervoor geldt deels een eigen bijdrage. Vraag je verzekeraar hoe het precies zit.
Als de baby is geboren, moet hij of zij zo snel mogelijk bij de zorgverzekeraar worden aangemeld. Je krijgt dan een (voorlopig) verzekeringsbewijs.
Slechte afloop
Als je zwangerschap anders afloopt dan je droomde, dan kan je voor zaken komen te staan waar je niet als eerste aan dacht toen je net wist dat je zwanger was. Toch is het mogelijk dat een zwangerschap minder goed afloopt. In dit licht willen we toch je aandacht vragen voor de verzekering die je hebt ten aanzien van het overlijden van een baby voor, tijdens of kort na de geboorte. Een enkele keer staan de ouders voor een onaangenaam hoge kostenpost bij het overlijden van hun kind.
Kijk vooral de kleine lettertjes van je eigen verzekering er op na en bedenk hoe het staat met je financiële reserves. Tot 24 weken mag je de vrucht achterlaten in het ziekenhuis, maar begraven of cremeren mag ook. Na de 24e week moet het kindje begraven of gecremeerd worden in de woonplaats van je keuze. De kosten hiervoor zijn gemiddeld 1.400 euro, afhankelijk van de woonplaats en je wensen. Hopelijk is je regeling overbodig.
Stoppen met roken
Het is verstandig om te stoppen met roken als je zwanger bent (of wilt worden). Dat wist je vast al. Echter roken is een verslaving en daardoor kan stoppen met roken moeilijk zijn.
Als verloskundigen kunnen we je helpen bij je wens om te stoppen met roken. We gebruiken hiervoor de V-MIS. Dit staat voor Verloskunde-Minimale Interventie Strategie.
Deze interventie gaat met name in op je motivatie om te stoppen met roken. De strategie is wetenschappelijk onderzocht en heeft z’n effectiviteit bewezen.

Roken, alcohol en drugsgebruik
Tijdens de intake vragen we of je rookt. Zo ja, hoeveel rookte je voor de zwangerschap en hoeveel rook je nu? Dezelfde vragen zijn voor je partner. Vervolgens vragen we naar jullie motivatie om te stoppen. Als die aanwezig is dan bekijken we met jullie wat eventuele struikelblokken kunnen zijn.
Denk je dat het moeilijk is om te stoppen en waar verwacht je vooral de problemen? Steun vanuit je omgeving is heel belangrijk bij het stoppen met roken.
Vervolgens krijg je van ons informatie over waarom roken een risico is voor de baby en jou. Bang voor afkickverschijnselen? Ook hierover krijg je informatie zodat je er minder tegenop hoeft te zien.
En daar komt ie: een STOPDATUM. Ben je er klaar voor om te stoppen met het roken? We prikken samen een datum waarop je stopt. En we maken een plan hoe je dit kunt aanpakken. Eventueel plannen we een extra (telefonisch) consult rondom deze datum om extra steun te bieden.
Vier weken later bij de tweede controle komen we erop terug. Is het inderdaad gelukt om te stoppen? Zo ja, super goed en nu volhouden. Rond de 30ste week en na de bevalling wordt het roken nogmaals aangehaald. Het doel hiervan is om terugval te voorkomen. Ook adviezen voor een rookvrij huis horen hierbij.
Is het toch niet gelukt om te stoppen? Dat kan, want het is soms moeilijk om een gewoonte te veranderen. Wat vond jij moeilijk? Waardoor lukte het niet? Wil je een tweede poging doen dan kan dat eventueel met meer hulp. Deze hulp is te vinden op de website van het Trimbos instituut: https://www.ikstopnu.nl
Eventueel kunnen wij als zorgverlener jou of jouw partner aanmelden voor een stoppen-met-roken coach. Méér informatie hierover vind je op deze website: https://www.trimbos.nl/aanbod/programmas/rookvrije-start/rookvrije-ouders/
Misschien zie je het wel helemaal niet zitten om te stoppen met roken. We houden het consult dan kort. We leggen uit wat de risico’s zijn van roken tijdens de zwangerschap en we adviseren je te stoppen. Als de baby geboren is dan is het beter om jullie huis rook vrij te houden.
Als je er later wel klaar voor bent om te stoppen dan beginnen we opnieuw met de V-MIS.
Miskraam
Als de zwangerschap misloopt in de eerste 3 maanden dan noemen wij dat een miskraam. Van alle zwangerschappen eindigt meer dan 10% in een miskraam. In veel gevallen is er dan al iets verkeerd gegaan in het allereerste begin. De oorzaak is meestal niet bekend.
Gelukkig is de kans niet extra groot dat een volgende zwangerschap ook weer een miskraam wordt, maar het is heel begrijpelijk dat er dan wel wat extra ongerustheid kan zijn. Het is immers minder vanzelfsprekend geworden dat alles wel goed zal gaan.
 Soms merk je zelf dat de zwangerschap niet goed zit, bijvoorbeeld doordat je helderrood bloed verliest eventueel in combinatie met buikpijn. Dit kunnen inderdaad tekenen zijn van een miskraam. Je mag ons dan bellen en dan bespreken we samen met jou hoe het verder gaat. Als bloedverlies en buikpijn meer gaan worden is het waarschijnlijk zo dat de miskraam doorzet.
Soms merk je zelf dat de zwangerschap niet goed zit, bijvoorbeeld doordat je helderrood bloed verliest eventueel in combinatie met buikpijn. Dit kunnen inderdaad tekenen zijn van een miskraam. Je mag ons dan bellen en dan bespreken we samen met jou hoe het verder gaat. Als bloedverlies en buikpijn meer gaan worden is het waarschijnlijk zo dat de miskraam doorzet.
Vaak komt de buikpijn in aanvallen met tussendoor een menstruatie-achtig gevoel. Hoe sterker de buikpijn wordt hoe sneller de miskraam te verwachten is. Bij een miskraam komt meestal wel wat weefsel mee afhankelijk van de zwangerschapsduur. Je mag het opvangen voor als we bij je thuis langskomen.
Het kan ook voorkomen dat je zelf absoluut geen van deze klachten hebt en dan er tijdens de eerste echo toch zichtbaar wordt dat de zwangerschap niet goed zit. Er is dan geen hartactie zichtbaar en jullie kindje in wording is kleiner dan zou moeten.
Dit kan een flinke schok zijn en een aantal dagen de tijd om het even rustig te laten bezinken kan dan nuttig zijn. Bovendien wordt in de regel ook eerst afgewacht of de miskraam alsnog vanzelf gaat komen. Neem in ieder geval altijd contact met ons op, want ook dan bespreken we met jou wat de volgende stappen kunnen zijn.
Sommige vrouwen krijgen meer dan één miskraam. Dit is meestal toeval. Namelijk bij elke nieuwe zwangerschap is de kans op een miskraam opnieuw 10%. Echter bij meer dan 2 miskramen achter elkaar is het mogelijk om onderzoek te laten doen naar de oorzaak van de herhaalde miskramen. Nogmaals, meestal wordt geen oorzaak gevonden. Bij vragen kun je ons altijd bellen.
Emotionele impact
Veel vrouwen hebben na het verlies van hun prille zwangerschap een moeilijke tijd. Een miskraam heeft vaak meer impact dan ze vooraf kunnen bedenken. Dat geldt voor vrouwen en hun partners.
Er is geen tijdspad te geven tot het verdriet over is. Ieder beleeft het anders. Ieder doet het anders. Gun jezelf wat jij nodig hebt.
Ook wij zullen er in deze tijd voor jullie zijn of we kunnen jullie doorverwijzen voor passende ondersteuning.